胰腺导管腺癌血液检测模型研究
德国慕尼黑大学医院Mahajan等研究发现,两种研究者此前开发并优化的基于血浆代谢物特征的生物标志物诊断模型(i-Metabolic组合和m-Metabolic组合),能在经CT检测具有胰腺病变且需进一步诊断评估的患者中有效排除胰腺导管腺癌。(Lancet Gastroenterol Hepatol. 2025年5月16日在线版)
早诊是提高胰腺导管腺癌患者生存率得关键。有学者主张在胰腺导管腺癌高风险人群(如慢性胰腺炎患者、新发糖尿病患者及有胰腺导管腺癌家族史的人群)中,对胰腺导管腺癌进行监测,以便在可切除的阶段实现早诊。有研究证实,监测期间诊断胰腺导管腺癌的患者5年生存率达73%。实现精准监测、可靠且无创的初筛工具很重要,目前临床常用的标志物CA19-9的敏感性和特异性均不高。
研究者开展了这项前瞻性多中心富集设计的Ⅳ期诊断性研究(METAPAC),旨在验证研究者此前开发并优化的两种基于血浆代谢物特征的生物标志物诊断模型(i-Metabolic组合和m-Metabolic组合),能否在经CT检测有胰腺病变需进一步诊断评估的患者中有效排除胰腺导管腺癌。
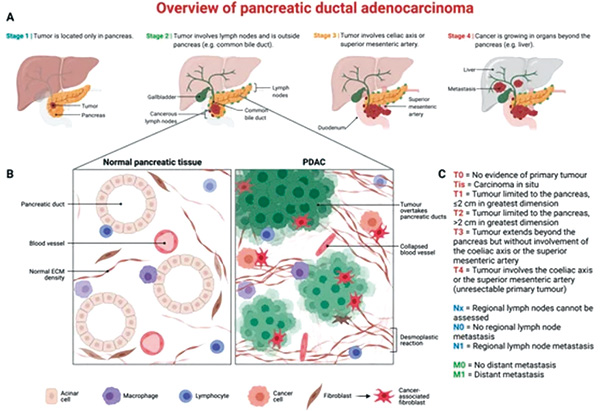
结果显示,在1129例经CT检测出胰腺病变且需要进一步诊断评估的患者中,i-Metabolic(12个血浆代谢物联合CA19-9)模型和m-Metabolic模型(4个血浆代谢物联合 CA19-9)均可有效排除胰腺导管腺癌,二者在诊断性能上均显著优于CA19-9(i-Metabolic模型的曲线下面积AUC为0.846,特异性为90.4%;m-Metabolic模型的AUC为0.846,特异性为93.6%;CA19-9检测的AUC为0.799,特异性为79.1%)。
为了在高风险人群中监测胰腺导管腺癌,研究者致力于开发无创且高特异性的能排除胰腺导管腺癌的初筛工具。基于早期检测研究网络(EDRN)对肿瘤生物标志物的开发指南,研究者基于血浆代谢物特征开发并优化了两种生物标志物诊断模型,即i-Metabolic和m-Metabolic,两种模型中m-Metabolic所需血浆代谢物数量更少,成本更低。
为进一步验证这两种诊断模型在真实临床环境中对胰腺导管腺癌的排除效能,研究者开展了这项前瞻性多中心富集设计的Ⅳ期诊断性研究。一般人群中胰腺导管腺癌的发病率仅为0.0135%,要验证两种诊断模型的性能需分析超过80万参与者的数据,即使只分析高风险人群,也要纳入2.9万参与者。为打破人数限制,研究者采用富集设计,将胰腺导管腺癌模拟患病率提升为20%,于是在2016年9月至2022年4月,从德国23家医疗中心,纳入1129例经CT评估胰腺占位需进一步诊断的参与者。
所有患者采集血液样本,手术切除标本、穿刺或活检病理检查明确胰腺导管腺癌诊断。研究主要终点为高风险人群中,i-Metabolic和m-Metabolic能否以高于85%的高特异性排除胰腺导管腺癌。
结果显示,最终489例患者诊断胰腺导管腺癌,其余参与者为对照组,包括急性胰腺炎患者、慢性胰腺炎患者、其他囊性病变等良性病变。整体看,i-Metabolic可准确区分胰腺导管腺癌和胰腺占位良性病变(AUC达0.846,特异性达90.4%,P<0.0001),诊断性能显著优于单独使用CA19-9(AUC仅0.799,特异性为79.1%)。对于可切除阶段的胰腺导管腺癌,i-Metabolic特异性为91.7%,阴性预测值为95.4%。m-Metabolic在排除胰腺导管腺癌方面的诊断性能也显著优于单独使用CA19-9(AUC为0.846,特异性为93.6%)。
对SHIP-TREND-1队列中242例新发糖尿病患者的数据分析发现,即使不包含CA19-9,m-Metabolic仍可有效区分有无胰腺导管腺癌的患者(AUC达0.840,P=0.038)。对随机样本进行抽样模拟1%~20%患病率,分析发现,i-Metabolic和m-Metabolic模型排除胰腺导管腺癌的AUC和特异性均可,优于单独使用CA19-9。
该研究证实,在胰腺导管腺癌高危人群中,两种基于血浆代谢物特征的生物标志物诊断模型在排除胰腺导管腺癌的诊断性能方面显著优于CA19-9,为胰腺导管腺癌高风险人群提供了可能的无创的监测工具。
(编译 赵锡明)














