肝转移癌简介
概述
什么是肝转移癌
肝脏肿瘤依据其生物学特点分为两类:原发和继发。原发性肿瘤来源于肝脏自身。肝细胞癌是最为常见的原发肝癌。继发性,也叫做转移性肝癌,来源于体内其他脏器,转移至肝脏。肝脏的生理功能包含对血液的滤过。来源于身体其他部位的癌细胞可顺血流来到肝脏,定居在肝脏内形成转移病灶。最为常见的肝转移癌为大肠癌肝转移,即来源于结直肠的癌细胞经血流转移至肝脏形成的转移癌。
在我国,原发性肝癌…
什么是肝转移癌
肝脏肿瘤依据其生物学特点分为两类:原发和继发。原发性肿瘤来源于肝脏自身。肝细胞癌是最为常见的原发肝癌。继发性,也叫做转移性肝癌,来源于体内其他脏器,转移至肝脏。肝脏的生理功能包含对血液的滤过。来源于身体其他部位的癌细胞可顺血流来到肝脏,定居在肝脏内形成转移病灶。最为常见的肝转移癌为大肠癌肝转移,即来源于结直肠的癌细胞经血流转移至肝脏形成的转移癌。
在我国,原发性肝癌发病率较高,但近年来,转移性肝癌的发生也呈上升趋势。转移性肝癌的预防、诊断和治疗日益受到医生和患者的关注。癌细胞可以从原发病灶脱落,顺血流来到肝脏。由于肝脏的生理功能(包括血液滤过),癌细胞可获机会定居下来,形成转移病灶。肝转移癌可以与原发病同时或接踵发生,也可在原发癌诊断治疗数年甚至十余年后发生。
大肠癌肝转移
结直肠癌即大肠癌,在欧美等发达国家中,占恶性肿瘤总发病率的第2位。我国虽较发达国家发病率低,但近年有明显上升趋势。据文献报道,在大肠癌远处转移中,肝脏是最主要的转移部位。大肠癌肝转移率为18%~83%;当临床上确诊为大肠癌时,即已经有20%~40%病例发生了肝转移,手术中发现率为8%~25%;死于大肠癌病人中60%~70%的人有肝转移。大肠癌肝转移不经任何治疗,平均生存期为6~10个月;相反,如对肝转移灶手术切除,其5年生存率可达30%~50%。大肠癌肝转移术后,再次手术切除复发的肝转移癌灶,5年生存率可达30%,效果与首次手术治疗的疗效相仿。因此,面对大肠癌的医患双方,都必须克服消极悲观的情绪,应积极寻找肝转移癌并及早治疗,这是提高大肠癌治愈率的关键。
大肠癌被确诊后,其肝转移不容忽视
肝转移癌概述
什么是肝转移癌
肝脏肿瘤依据其生物学特点分为两类:原发和继发。原发性肿瘤来源于肝脏自身。肝细胞癌是最为常见的原发肝癌。继发性,也叫做转移性肝癌,来源于体内其他脏器,转移至肝脏。肝脏的生理功能包含对血液的滤过。来源于身体其他部位的癌细胞可顺血流来到肝脏,定居在肝脏内形成转移病灶。最为常见的肝转移癌为大肠癌肝转移,即来源于结直肠的癌细胞经血流转移至肝脏形成的转移癌。
在我国,原发性肝癌发病率较高,但近年来,转移性肝癌的发生也呈上升趋势。转移性肝癌的预防、诊断和治疗日益受到医生和患者的关注。癌细胞可以从原发病灶脱落,顺血流来到肝脏。由于肝脏的生理功能(包括血液滤过),癌细胞可获机会定居下来,形成转移病灶。肝转移癌可以与原发病同时或接踵发生,也可在原发癌诊断治疗数年甚至十余年后发生。
大肠癌肝转移
结直肠癌即大肠癌,在欧美等发达国家中,占恶性肿瘤总发病率的第2位。我国虽较发达国家发病率低,但近年有明显上升趋势。据文献报道,在大肠癌远处转移中,肝脏是最主要的转移部位。大肠癌肝转移率为18%~83%;当临床上确诊为大肠癌时,即已经有20%~40%病例发生了肝转移,手术中发现率为8%~25%;死于大肠癌病人中60%~70%的人有肝转移。大肠癌肝转移不经任何治疗,平均生存期为6~10个月;相反,如对肝转移灶手术切除,其5年生存率可达30%~50%。大肠癌肝转移术后,再次手术切除复发的肝转移癌灶,5年生存率可达30%,效果与首次手术治疗的疗效相仿。因此,面对大肠癌的医患双方,都必须克服消极悲观的情绪,应积极寻找肝转移癌并及早治疗,这是提高大肠癌治愈率的关键。
大肠癌被确诊后,其肝转移不容忽视
诊断和分期
症状
肝脏转移性肿瘤多没有典型的特征性症状。可能出现的相关症状包括:黄疸、疲乏、虚弱、食欲不振、体重下降、发热、腹胀、皮肤瘙痒、下肢浮肿及腹痛等。
诊断
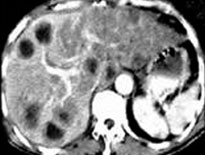
因为肝脏的解剖结构和功能复杂,且与多个临近脏器和大血管关系密切,转移性肝癌的诊断并不简单。无创性影像学诊断技术的发展已经取得巨大成就。许多诊断相关的重要临床资料(包括肿瘤的大小、密度乃至与周围组织的关系)可以通过这一手段实现。影像学检查甚至可用以预计和评估疗效。在有些情况下,有创检查手段也是十分必要的,例如获取少量的肿瘤组织用于活检病理检查或腹腔镜(通过在腹壁“打洞”,放置特殊设计的器械进入腹腔)探查和活检。
无创诊断手段
CT (计算机断层)扫描 可用于了解肝脏、胆囊以及胆管内肿瘤的浸润范围和程度,有无周围淋巴结和组织脏器的转移。了解和鉴别肝脏肿瘤的良、恶性或原、继发。MRI (核磁共振) 可用于评估手术治疗的可能性。具备CT的优点,在了解肿瘤质地、血液供应以及和邻近组织的关系方面较为出色。
核磁水成像胆胰管显影 (MRCP) 可详细呈现胰胆管扩张的程度和范围。有利于诊断胆道梗阻的部位和程度。
超声(B超,彩超) 用于检查肿瘤的位置,数量和血管的关系(贴近重要血管的肿瘤切除难度和风险很高)。也可用于鉴别肿瘤的良恶性。
有创诊断手段
活检 – 从肿瘤中采取少量的组织用于病理学诊断。
内镜 – 用于检查体内管腔类脏器(如食管、胃、十二指肠、小肠、大肠、胆道等)腔内的病变。
腹腔镜 – 用于探查腹腔,可作腹腔镜下的活检.
鉴于大肠癌肝转移发生率高,且已明确其转移率与浸润方式密切相关,即血行转移、淋巴转移、腹腔种植和局部浸润,其中以血行转移的发生率为最高。因此,通过以下检查,可早期诊断大肠癌手术前后有无肝转移的可能:
1.一旦确诊大肠癌原发病灶,术前行B超、CT检查,甚至经内镜鼻胆管抽取胆汁做CEA检查都可提示大肠癌肝转移的可能。
1)术前、术中及术后B超检查是应用最广泛且无损伤的诊断方法。对于肝转移灶直径>2.0cm者,其敏感性达95%~98%,术中B超特别适宜隐匿在深部的肿瘤。对于直径<1cm的病灶检出率不高。
2)术前与术后CT检查已被广泛应用于肝转移癌的诊断,目前有以下几种CT检查方法:平扫、普通增强、大剂量增强、动脉造影下CT扫描、门静脉造影下CT扫描。一般说来,对于直径>2.0cm的肝转移灶CT的敏感性几乎为100%,但对直径<1.0cm的病灶敏感性很低。
3)CEA(癌胚抗原)以CEA水平诊断大肠癌复发的敏感性为36%,而应用术后CEA水平诊断肝转移的意义更大,敏感性为60%,特异性为94%。尤其是经内镜鼻胆管抽取胆汁测CEA价值更大。据研究表明,血清CEA预测复发转移比影像学及临床检查早6~8个月。
2.术中用手触摸肝脏,并结合术中B超检测。
3.加强大肠癌术后或肝转移灶切除术后的随访第一年每3个月查CEA、B超、r-谷氨酰转肽酶、碱性磷酸酶(AKP)1次;第2年每4~5个月检查1次;第3年每6个月检查1次;3年后每年检查1次。
4.对随访中怀疑有肝转移者行门静脉造影下CT扫描。
治疗
以往认为大肠癌肝转移后治愈希望渺茫,多数人放弃治疗。目前已认识到大肠癌肝转移具有相对良好的生物学特性以及极少合并肝硬化的特点,近年来在治疗上已取得了很大进展。有许多措施可供选择,但手术治疗是首选的唯一可提供治愈机会的手段。目前,大肠癌肝转移的手术适应症较前有了明显的扩展,除因各种原因不适宜或存在不可切除的病灶外,手术去除所有病灶后的五年生存率可达30%左右。
主要治疗手段
手术治疗
手术治疗是某些转移性肝癌的主要治疗手段。尽管如此,许多肿瘤在转移到肝脏的同时往往已经存在身体其他部位的转移。而大肠癌肝转移是个特例。肝脏常常是大肠癌转移的首发且往往是唯一的转移部位。手术切除肝脏内的转移病灶对这类肿瘤来说更为有效。我院肝胆胰腺外科凭借多年的临床实践,依托院内转移性肝癌的多学科合作平台,在这一领域的诊断和治疗方面积累了大量经验。
肝脏具有再生能力。健康肝脏可承受高达80%的切除。数周之后,肝脏能够再生到切除前的大小。如果一叶肝脏(肝脏按照解剖特征被分为若干叶),未被切除的肝叶可再生以代偿肝脏的损失。
肝脏的质地,解剖特点以及和临近脏器血管的密切关系造成了增加了手术治疗的难度。北京肿瘤医院肝胆胰腺外科凭借丰富的临床经验,在肝脏肿瘤的手术治疗方面取得了令人瞩目的成绩。手术切除率,术后并发症率和死亡率在国内位居一线肝脏肿瘤治疗中心水平。随着新技术的引入(新的手术器械包括腹腔镜技术),本院在肝脏肿瘤(包括转移性肝癌)手术治疗领域为患者提供了更安全、更有效和更个体化的治疗选择。
有关再次手术问题
因为肝转移癌病人术后复发最常见的部位仍是肝脏,有10%~20%的病人肝内再次复发。有文献报道,肝转移癌切除病人,再次手术者平均生存达23个月,明显高于化疗组和非手术治疗组。故有人提出再次肝切除结合肝外病灶切除的方法可延长病人生命。
当肝脏同时存在其他病变,尤其是慢性肝病引起的硬化性肝脏病变,肝脏的再生能力显著下降。手术治疗可能不会使患者受益。在种情况下,可选用以下治疗手段消融治理应用化学药物或能量破坏肿瘤。可以经皮穿刺进行,也可以术中进行。可通过经皮穿刺方式开展的消融治疗包括:冷冻、射频(详见超声科网页)、酒精和栓塞这一治疗手段常可有效控制肿瘤生长,但难以达到治愈的目的。消融治疗可单独使用,也可结合手术治疗。
冷冻治疗
将治疗针穿刺入肿瘤中心。通过降低肿瘤的温度,用冷冻的手段杀死肿瘤细胞。因肝脏血运丰富,紧邻血流极快的大血管,冷冻效果尝受影响。但仍不失为一项有效的治疗手段。
射频消融
详见超声科超声治疗相关网页
酒精注射
将无水酒精注射入瘤体。通过酒精直接杀死肿瘤。对小于2厘米直径的肿瘤非常有效。
放射治疗
放射治疗可起到部分控制病灶的作用,但目前并不常用。
介入治疗
介入治疗指通过向体表合适的血管放置导管,并沿血管将导管放置到肿瘤的主要的供血血管,注射高浓度化疗药和、或栓塞剂杀死肿瘤。
化疗
近年来,肿瘤的化疗取得巨大进步。由于转移到肝脏的肿瘤仍很大程度上保留原发病灶的生物学行为。针对转移性肝癌的化疗方案应参考原发病灶的化疗方案。全身化疗对肝内转移病灶的疗效也取决于原发病灶对化疗方案的敏感程度。大肠癌肝转移术前术后全身化疗结合手术已经取得喜人成绩。我院多学科合作平台为合理整合化疗和手术提供了有力保证。
肝转移癌的外科治疗
肝脏是人体最大的腺体,又同时接受肝动脉和门静脉双重血液供应,而且消化道脏器的血流均经门静脉回流。因此,在全身恶性肿瘤中,除淋巴结转移外,肝转移的发病率最高。据Pickren报道,在9?700例尸解中共发现恶性肿10?912个,其中淋巴转移占57%,居首位;其次就是肝转移,占41.4%。肝转移的原发肿瘤来源有骨髓(14.5%)、结肠(14.2%)、子宫(4.5%)、胃(3.6%)、胰腺(3.3%)、直肠(3.2%)。
转移性肝癌主要表现为肝内多发结节,肿瘤已转移到肝脏,说明原发癌已属晚期,多不能手术切除。但也有部分患者,特别是原发于结直肠的转移性肝癌可经肝切除而治愈;若不行手术治疗,这类病人的平均生存时间则只有10个月。因此,手术切除是治疗转移性肝癌的最有效方法。此外,还可选择肝动脉结扎术、肝动脉或门静脉栓塞、肝动脉置管皮下埋藏式灌注装置化疗、冷冻、局部注射无水酒精等疗法,从而达到消除或抑制肝转移灶,延长生存时间的目的。
转移性肝癌的手术切除率虽然不高,但肝切除术后的5年存活率却远高于非手术疗法,而且,由于手术技术水平的提高,其手术死亡率也在逐年下降。Scheele等总结了1960~1992年共计1?718例直结肠癌肝转移,其中46%例完成了肝切除手术,手术切除率为33.9%,手术死亡率为4.4%,而后3年的114例肝切除的死亡率为1.8%。除因手术死亡外,有残留肉眼或镜下的肿瘤65例,平均生存14.4个月,最长存活56个月;余350例根治性肝切除术,5年存活率为39.3%,10年存活率为23.6%,20年生存率为17.7%。5年无瘤存活率为33.6%。可见,直结肠癌肝转移的手术治疗是唯一有可能使患者得到治愈的有效手段。Gayowski报道204例直结肠癌肝转移行根治性肝癌切除术,术后1个月无手术死亡率,1年、3年、5年存活率分别为91%、43%、32%。来源于非结直肠癌的转移性肝癌肝切除术也有一定疗效。Sturn报道43例来源于内分泌的肿瘤、肉瘤、黑色素瘤的转移性肝癌,肝切除术后平均生存期为27.8个月。
手术适应证与手术时机的选择
转移性肝癌患者若符合以下条件可考虑手术治疗。(1)转移性肝癌为孤立结节或仅局限于一叶内,而原发肿瘤可以根治者,则肝转移癌可与原发灶同期手术切除。(2)原发肿瘤手术切除一段时间后,发现肝转移癌,局部病灶符合手术条件,又无其他部位转移表现者,也可手术切除。(3)转移性肝癌手术切除后复发者,但病灶较局限,且无肝外转移也可考虑再次手术切除。至于转移性肝癌与原发肿瘤是同期手术切除,还是延期肝切除,取决于患者的手术耐受力,原发肿瘤与转移性肝癌的部位、大小,切口的位置是否有利于肝切除的术野暴露等因素。如结肠癌或胃癌伴肝转移,一般切口暴露肝脏并不十分困难,应争取同期手术切除。Vogt等同期行原发性结肠癌根治术与肝转移癌肝切除术19例,其中肝叶切除11例,不规则切除8例,无手术死亡,平均存活期28个月,5年生存率为20%。为准确判断转移性肝癌手术切除的可能性,可利用腹腔镜及腹腔镜B超进行探查,有助于在剖腹手术前修正原定的手术方案,并对余肝容量作视觉评估,探查肝或门静脉,以及其它部位是否有隐匿的肿瘤。
转移性肝癌术后复发及肝外转移的防治
转移性肝癌肝切除术后70%~80%的患者最终还会出现肿瘤局部复发与肝外转移,这是外科治疗失败的主要原因。虽然,转移性肝癌不象原发性肝癌多伴有肝硬变,就肝脏本身条件而言,手术切除要比原发性肝癌容易,但转移性肝癌是原发肿瘤血行播散的结果,肝切除术后的复发说明未被切除的肝脏内仍残留亚临床或微小的转移癌灶。因此,我们主张在手术切除肝转移灶的同时,行肝动脉置管皮下埋藏式灌注装置术后化疗,可防治肝内肿瘤的复发,改善患者的预后。Kemeny对8例结肠癌肝转移肝切除术后的患者,行肝动脉灌注化疗加全身化疗,经肝动脉灌注氟尿脱氧核苷(FUDR)1天0.25mg/kg,连续14天。2周后,用甲酰四氢叶酸200mg/m2、氟尿嘧啶280mg/m2静脉化疗,连续5天。共6个疗程。结果在术后平均23个月时,全部患者均无瘤生存。
转移性肝癌的延期手术切除
对肝内多发或太大的转移癌,不能同期手术切除,可先行肝动脉插管化疗或门静脉栓塞,使癌肿缩小,以便手术切除。Kawasaki对5例直结肠癌肝脏多发转移的患者,肝内转移灶者3个,最多为12个。先行肝动脉插管化疗,灌注氟尿嘧啶和丝裂霉素。在肝切除前,再行门静脉主支栓塞9天至8个月。手术时采用术中超声检查肝脏转移灶的位置及数目,以保证手术切除的彻底性。4例行右叶扩大切除术,其中2例加左叶肿瘤结节楔形切除术,另1例行右叶切除加左叶部分切除。术后均无严重并发症及肝功能衰竭。1例于肝切除术后28个月死于复发,其余4例无瘤生存36~74个月。门静脉栓塞加肝动脉插管化疗有助于增加多发性肝转移癌的手术切除的可行性及安全性。
相关科室
肝胆胰外二科 / 软组织与腹膜后肿瘤中心
北京大学肿瘤医院肝胆胰外二科成立于2007年,17年来科室在肝癌、胆道系统肿瘤及胰腺肿瘤的外科治疗、规范化综合治疗及转化研究临床研究方面始终站在国内的最前沿。以过硬全面的外科技术、先进综合的肿瘤学观念及成熟进取的团队为基础,科室于2015年成立了国内首家软组织与腹膜后肿瘤中心,开拓了腹膜后肿瘤诊治及前沿研究新…
相关医生
视频中心